Eine Keratoplastik oder eine Hornhaut-Transplantation ist heute eine gängige Operationsmethode bei fortgeschrittenen Erkrankungen der Hornhaut, um die Sehfähigkeit des Auges zu verbessern. Hierbei wird die Hornhaut teilweise oder komplett operativ entfernt und durch eine passende Spenderhornhaut ersetzt. Die Nachricht, dass demnächst eine Keratoplastik sinnvoll sein könnte, ist für viele Betroffene mit einem unguten Gefühl verbunden. Ist das wirklich notwendig? Wie läuft so eine Operation ab? Und wird das Sehen nach der Operation deutlich verbessert sein? Diese Informationsbroschüre richtet sich an Personen, die in naher Zukunft eine Keratoplastik erhalten sollen oder bereits eine neue Hornhaut erhalten haben, und soll einen allgemeinen Überblick zum Thema geben.
Die äußere Hülle des Auges ist eine zähe weiße Haut, die sogenannte Lederhaut (Sklera). Die Hornhaut ist ein durchsichtiges Fenster darin. Sie liegt vor der farbigen Regenbogenhaut (Iris) und der schwarzen Pupille. Sie ermöglicht es, dass Licht in unser Auge fällt und somit den Sehprozess in Gang setzt. An der Vorderfläche der Hornhaut beginnt die Lichtbrechung. Da sie wie die Windschutzscheibe beim Auto ganz vorne positioniert ist, muss sie äußeren Einflüssen standhalten: Kleine Staubteilchen und Partikel in der Luft gelangen häufig an unser Auge und irritieren es. Die Nerven der Hornhaut lösen dann die Tränenproduktion aus, um die kleinen Fremdkörper wieder wegzuspülen.
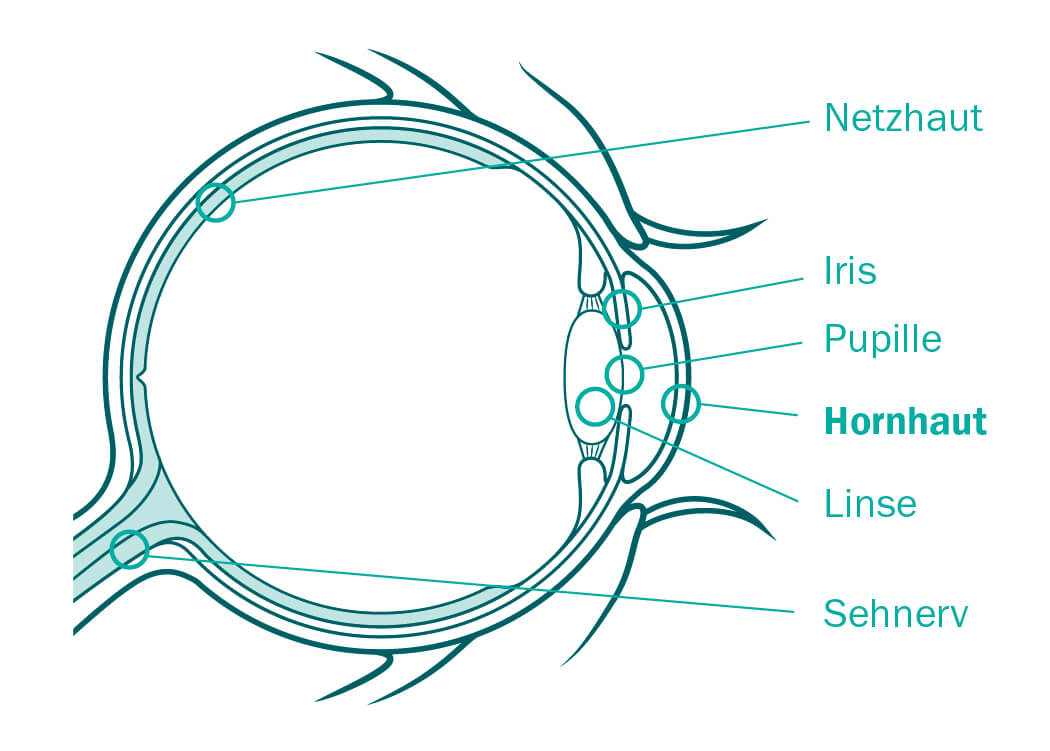
Die Pupille ist die Blende des Auges, eine variable Öffnung, die die Intensität des Lichteinfalls steuert. Die dahinter liegende Augenlinse fokussiert (sammelt) das Licht, das durch den Glaskörper dann auf die Netzhaut gelangt. Diese wandelt das dort entstandene Bild in elektrische Impulse um, die über den Sehnerv zum Gehirn weitergegeben werden.
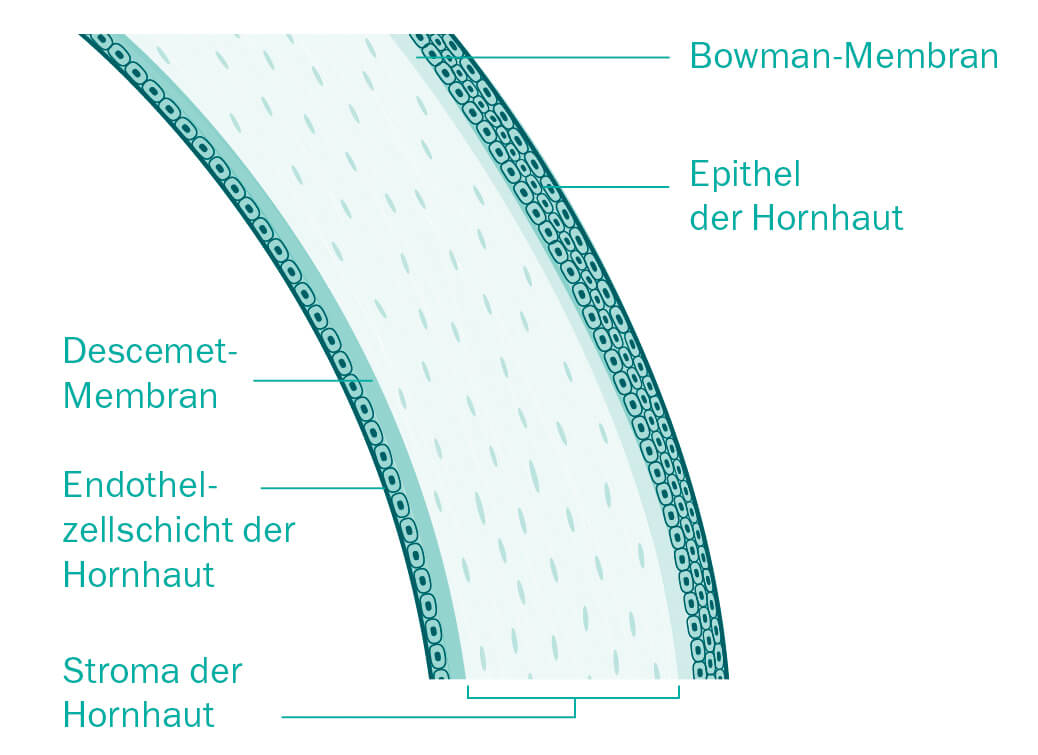
 Die Hornhaut ist so außergewöhnlich konzipiert, dass auch teuerste künstlich hergestellte optische Linsen nur annähernd an ihre Präzision herankommen. Die Glätte und die Form der Hornhautoberfläche sind ebenso wichtig, wie ihre beeindruckende Durchsichtigkeit. Bei kleinsten Veränderungen in der Oberfläche oder der Transparenz wird das Sehen sofort beeinträchtigt. Selbst kleine Narben, Unregelmäßigkeiten oder Trübungen können die Sehschärfe stark reduzieren. Obwohl die Hornhaut wie eine klare Membran aussieht, besteht sie aus fünf eigenständigen Gewebsschichten, jede mit ihrer eigenen Funktion.
Die Hornhaut ist so außergewöhnlich konzipiert, dass auch teuerste künstlich hergestellte optische Linsen nur annähernd an ihre Präzision herankommen. Die Glätte und die Form der Hornhautoberfläche sind ebenso wichtig, wie ihre beeindruckende Durchsichtigkeit. Bei kleinsten Veränderungen in der Oberfläche oder der Transparenz wird das Sehen sofort beeinträchtigt. Selbst kleine Narben, Unregelmäßigkeiten oder Trübungen können die Sehschärfe stark reduzieren. Obwohl die Hornhaut wie eine klare Membran aussieht, besteht sie aus fünf eigenständigen Gewebsschichten, jede mit ihrer eigenen Funktion.
Kann die Hornhaut nur eine ihrer Funktionen nicht mehr richtig erfüllen, führt dies sofort zu einer Beeinträchtigung des Sehens. Je stärker die Funktion der Hornhaut eingeschränkt ist, desto schwieriger kann dies ausgeglichen werden. Führen einfachere Korrektionsmethoden wie Brillen oder Kontaktlinsen nicht mehr zur gewünschten Sehverbesserung, bleibt der Austausch der Hornhaut, also die Keratoplastik, die einzige sinnvolle Alternative.
Immer dann, wenn aufgrund von Erkrankungen oder Verletzungen die Funktion der Hornhaut gestört wird, wird das Sehen deutlich verschlechtert. Oft bleibt eine unregelmäßig verformte oder eingetrübte Hornhaut zurück, sodass das Sehen mit einer Brille oder auch mit Kontaktlinsen nicht mehr gut genug korrigiert werden kann.
Bei den meisten Personen, die eine Keratoplastik erhalten, liegt eine Erkrankung vor, die zu einer unregelmäßig geformten Hornhaut führt. Meist handelt es sich hierbei um eine Hornhaut-Dystrophie wie zum Beispiel einen fortgeschrittenen Keratokonus. Es gibt allerdings noch eine Vielzahl anderer Hornhaut-Dystrophien, die aber viel seltener sind. Generell gilt: Liegt ein Anfangsstadium einer Hornhaut-Veränderung vor, so ist das Sehen nur wenig eingeschränkt und häufig ist eine Korrektur mit einer Brille möglich. Oft erfolgt in diesem Stadium auch noch keine Diagnose oder es handelt sich um einen Zufallsbefund, da noch keine größeren Beschwerden vorliegen. Schreitet die Veränderung der Hornhaut voran, ist das Sehen oft stärker eingeschränkt und die Diagnose wird gestellt. Meistens ist es dann mit formstabilen Kontaktlinsen möglich, die Unregelmäßigkeiten auszugleichen und ein gutes Sehgefühl wiederherzustellen. Erst in einem deutlich fortgeschrittenen Stadium, wenn auch eine formstabile Kontaktlinse nicht mehr zu dem gewünschten Sehergebnis führt, oder nicht mehr getragen werden kann, ist eine Keratoplastik sinnvoll.
Neben diesen Hornhauterkrankungen können auch Vernarbungen eine Keratoplastik notwendig machen.
Am ganzen Körper können wir Narben gut verkraften (auch größere) ohne weitreichenden Einfluss auf unsere Gesundheit. Nicht so bei der Hornhaut! Unabhängig davon, ob der Rest des Auges funktioniert, wird die Sehschärfe durch Narben unter Umständen stark beeinträchtigt, wenn die Hornhaut dadurch verzogen oder trüb oder stellenweise undurchsichtig wird. Zur Bildung von Narben kommt es in extremen Fällen durch die oben genannten Erkrankungen, aber auch durch akute Infektionen oder Verletzungen. Wenn eine große Narbe genau vor der Pupille entsteht oder große Bereiche der Hornhaut betroffen sind, ist meist langfristig eine Keratoplastik notwendig.
 Die meisten Betroffenen leben schon lange mit ihrer Diagnose bis die Empfehlung zur Durchführung einer Keratoplastik getroffen wird. Wie bei jeder Transplantation besteht in der Regel eine gewisse Wartezeit, bis eine passende Spenderhornhaut zur Verfügung steht. Nur sehr wenige Kliniken in Deutschland verfügen über eine eigene sogenannte „Hornhautbank“, in der sie Transplantate vorrätig haben, die aber in erster Linie bei Notfällen zum Einsatz kommen. Einen passenden Spender zu finden ist aber bei der Hornhaut deutlich einfacher als bei anderen Organen: Auswahlkriterien wie die Blutgruppe und andere Parameter spielen bei der Hornhaut keine Rolle, da dieses Gewebe nicht durchblutet wird. Vielmehr wird auf eine altersgerechte Spende gewartet, damit die neue Hornhaut auch möglichst lange funktioniert.
Die meisten Betroffenen leben schon lange mit ihrer Diagnose bis die Empfehlung zur Durchführung einer Keratoplastik getroffen wird. Wie bei jeder Transplantation besteht in der Regel eine gewisse Wartezeit, bis eine passende Spenderhornhaut zur Verfügung steht. Nur sehr wenige Kliniken in Deutschland verfügen über eine eigene sogenannte „Hornhautbank“, in der sie Transplantate vorrätig haben, die aber in erster Linie bei Notfällen zum Einsatz kommen. Einen passenden Spender zu finden ist aber bei der Hornhaut deutlich einfacher als bei anderen Organen: Auswahlkriterien wie die Blutgruppe und andere Parameter spielen bei der Hornhaut keine Rolle, da dieses Gewebe nicht durchblutet wird. Vielmehr wird auf eine altersgerechte Spende gewartet, damit die neue Hornhaut auch möglichst lange funktioniert.
Ist eine passende Spenderhornhaut gefunden, geht es ähnlich wie bei anderen Transplantationen recht schnell. Innerhalb weniger Tage erfolgt der operative Eingriff, der zwar nicht ambulant durchgeführt werden kann, aber ein stationärer Aufenthalt im Krankenhaus ist im Regelfall nur für wenige Tage notwendig. Danach erfolgen noch einige Kontrollen in der Klinik und dann beim Hausaugenarzt. Der Einsatz von speziellen Medikamenten zur Senkung der Immunabwehr ist in den allermeisten Fällen nicht oder nur sehr kurz notwendig.
Für eine Hornhaut-Transplantation stehen heute unterschiedliche Methoden zur Verfügung. Nach welcher Methode operiert wird, entscheidet sich zum Einen nach dem erkrankten Bereich der Hornhaut und zum Anderen nach der
individuellen Situation der Hornhaut. Früher wurde am häufigsten die komplette Hornhaut ausgetauscht, dieses Verfahren wird perforierende Keratoplastik genannt und kommt auch heute noch sehr oft zum Einsatz. Hier werden alle Schichten der Hornhaut ersetzt. Das ist immer dann notwendig, wenn alle Schichten der Hornhaut durch die Erkrankung oder Verletzung betroffen sind, oder während der OP entschieden wird, dass ein anderes Verfahren nicht sinnvoll durchgeführt werden kann. Bei den anderen Methoden werden nur einzelne Schichten der Hornhaut ausgetauscht und gesunde Teile der eigenen Hornhaut bleiben erhalten.
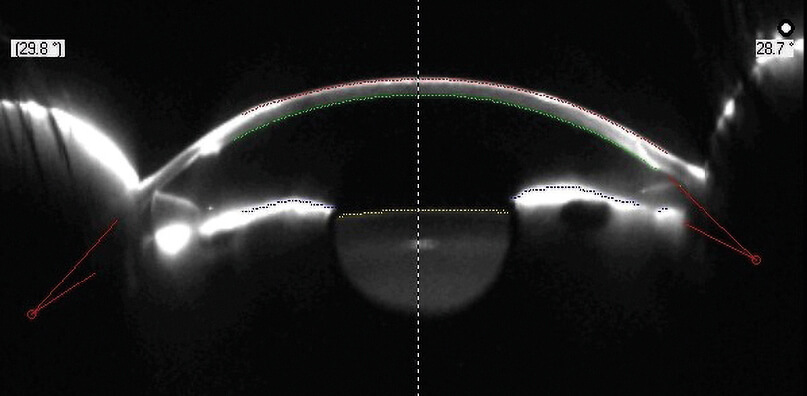
Abbildungen: Perforierende Keratoplastik
(oben Pentacam, unten Topographie)
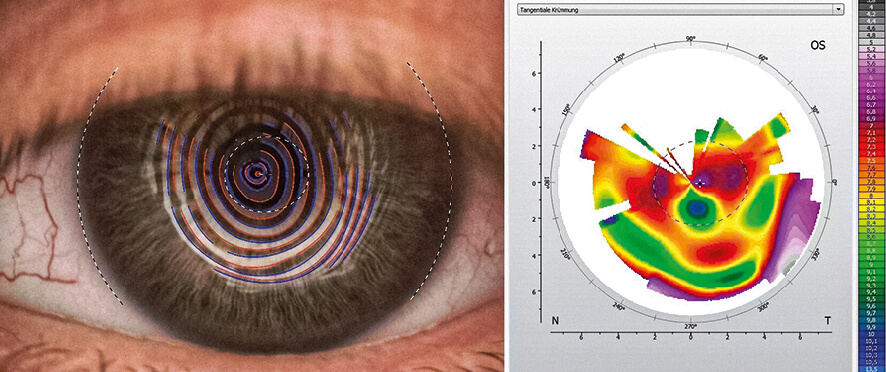
Bei der perforierenden Keratoplastik wird mit einem speziellen Skalpell oder einem Laser kreisrund der betroffene Bereich der Hornhaut ausgeschnitten oder ausgestanzt. Das Transplantat wird mit der gleichen Methode auf die passende Größe gebracht und passgenau eingefügt. Der Übergang zur eigenen Hornhaut wird vernäht. Diese Methode wurde in den letzten Jahrzehnten immer weiter verbessert und verfeinert, sodass die Spenderhornhaut und die eigene Hornhaut wie zwei Puzzleteile perfekt zueinander passen. Ziel ist es immer, einen möglichst großen Bereich der eigenen Hornhaut zu erhalten und ein möglichst kleines Transplantat zu verwenden, um die Operation später bei Bedarf wiederholen zu können.
Bei dem DALK-Verfahren werden nur die vorderen Schichten der Hornhaut ausgetauscht. Die hintere eigene gesunde Hornhaut bleibt erhalten. Mit Hilfe von einer zwischen die Hornhautschichten geblasenen Luftblase werden die einzelnen Schichten voneinander getrennt und nur die oberen Schichten der Hornhaut werden entfernt. Die entsprechenden Schichten der Spenderhornhaut werden dann auf die bestehende eigenen Rest-Hornhaut aufgenäht. Ein Vorteil dieser Methode ist der Erhalt der eigenen hinteren Hornhautschicht, die so das Risiko einer Abstoßungsreaktion, das bei einer Keratoplastik grundsätzlich sehr gering ist, weiter vermindert. Ein Risiko dieser Methode ist die Möglichkeit, dass sich die Schichten während der OP nicht sauber trennen lassen und dann doch eine perforierende Keratoplastik notwendig wird.
Die DMEK gehört zu den neuesten und schonendsten Verfahren der Keratoplastik. Sie ist nahtfrei und ein Großteil des eigenen Hornhautgewebes bleibt erhalten. Somit eignet sie sich aber nur für Patienten, bei denen die Erkrankung auch nur die hintere Schicht der Hornhaut betrifft. Während der Operation wird ebenfalls mittels Luftblasen die hintere Hornhautschicht von den anderen Schichten getrennt und herauspräpariert. Die nur wenige Tausendstel Millimeter dünne Spender-Schicht wird im besten Fall erst während der Operation aus der Spenderhornhaut entnommen und mittels einer Gasblase von innen an die vorderen eigenen Hornhautschichten angedrückt. Nach der Operation entweicht das Gas langsam, währenddessen sollte der Patient 1–2 Tage streng liegen, um diesen Vorgang nicht zu gefährden. Es ist keinerlei Naht notwendig und das Gewebe heilt sehr schnell. Das endgültige Sehergebnis zeigt sich erst, wenn das Gas vollständig entwichen ist und sich die Hornhaut gut angelegt hat.
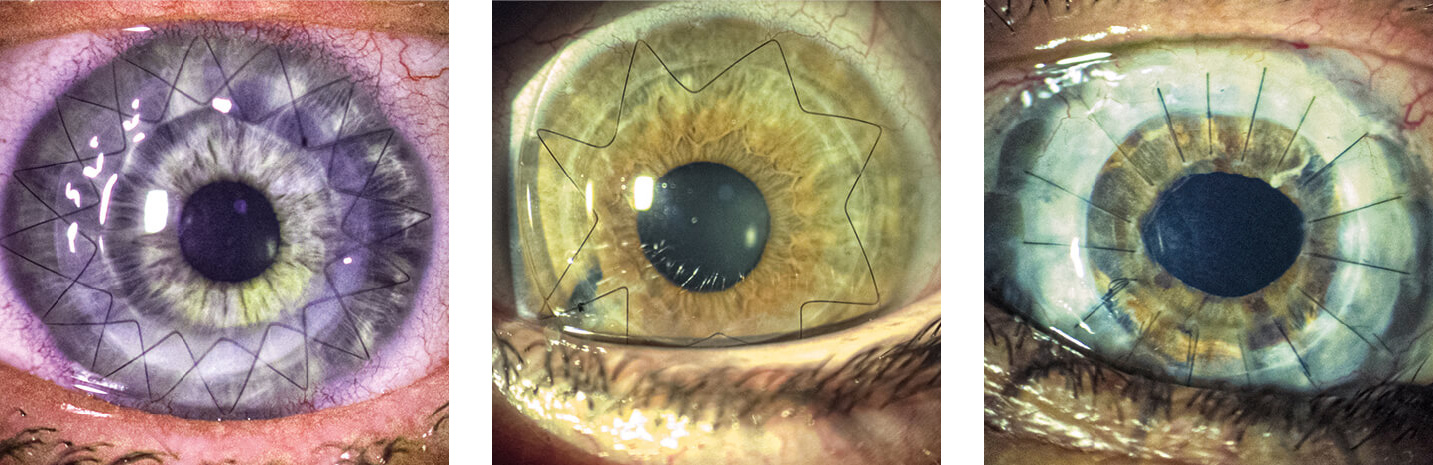
Abbildungen: v.li.n.re.: doppelte Zickzack-Naht; einfache Zickzack-Naht; Einzelknüpfnähte
Je nach Operationsverfahren kann es einige Zeit dauern bis das Sehen nach der Operation stabil ist. Der Verlauf der neuen Hornhaut und die Regelmäßigkeit der neuen Oberfläche ist stark abhängig von den Zugkräften, mit denen die eingenähten Fäden die Hornhaut spannen. In Einzelfällen kann es dazu kommen, dass die Sehleistung kurz nach der Operation nicht besser oder sogar schlechter ist als vor dem Eingriff. Dies liegt insbesondere eben an den bestehenden Fäden, die mit ihrer Zugkraft zum Teil für sehr hohe Hornhaut-Verkrümmungen sorgen. Wenn das Transplantat gut verheilt ist, kann man aber oft mit Hilfe einer formstabilen Kontaktlinse trotz der noch liegenden Fäden in der Hornhaut eine gute Sehleistung erreichen.
Der Zeitpunkt, wann eine Kontaktlinse angepasst werden kann, ist individuell je nach Hornhautsituation sehr verschieden und sollte vom behandelnden Augenarzt entschieden werden. In einigen Fällen kann bereits wenige Wochen nach der Operation eine Linse aufgesetzt werden, bei anderen wird gewartet bis alle Fäden entfernt wurden. Das endgültige Sehergebnis wird sich erst zeigen, wenn alle Fäden gezogen wurden und die komplette neue Hornhaut gut angewachsen ist. Da hier der Heilungsprozess nicht vorhersehbar ist, wird es meist trotzdem weiter zu Unregelmäßigkeiten kommen, die das Tragen von formstabilen Kontaktlinsen notwendig machen.
Nur in seltenen Fällen ist das Ergebnis so optimal, dass ohne zusätzliche Korrektion oder nur mit einer Brille eine ausreichend gute Sehschärfe erreicht wird. Im Übergang zwischen der eigenen Hornhaut und dem Transplantat ergeben sich meist Unregelmäßigkeiten, die ein sehr gutes Sehen verhindern und durch Verspannungen erneut zu einer unregelmäßigen Oberfläche führen. Nach jeder Teil-Fadenentfernung kann sich die Hornhautform nochmals völlig ändern und damit ist auch eine andere Stärke notwendig. Daher tragen die meisten Personen nach einer Keratoplastik weiterhin formstabile Kontaktlinsen.
Die Aussichten nach einer Keratoplastik wieder wesentlich besser zu sehen sind groß, wenn man nicht zwangsläufig davon ausgeht, nachher keine Kontaktlinse mehr zu benötigen. Eine schlechte Sehleistung nach einer Keratoplastik trotz Verwendung von formstabilen Kontaktlinsen ist sehr selten, bleibt aber ein geringes Restrisiko bei einer solchen Operation. Auch dies ist ein Grund, warum man erst operiert, wenn es keine andere sinnvolle Möglichkeit mehr gibt. Ein weiterer und noch wichtigerer Grund ist, dass eine Keratoplastik nicht ewig hält. Man muss davon ausgehen, dass nach etwa 15–20 Jahren eine erneute Hornhaut-Transplantation notwendig wird. Eine Wiederholung der Operation erhöht immer auch ein wenig das Komplikationsrisiko und der erneuerte Teil muss im Regelfall größer sein, als die Vorgänger-Keratoplastik, somit kann dieser Eingriff nicht beliebig oft wiederholt werden.
Die Möglichkeiten der Keratoplastik haben sich gerade in den letzten Jahren durch die Entwicklung neuer Methoden stark weiterentwickelt und die Ergebnisse, die wir nach solchen Operationen in unserem Institut sehen, werden immer besser. Trotzdem bleiben formstabile Kontaktlinsen auch nach dem Eingriff im Regelfall weiterhin notwendig. Das und die oben beschriebenen Gründe für den spätestmöglichen Einsatz einer Keratoplastik sollte man vor einer solchen Entscheidung für diese Operation immer berücksichtigen.